Désir d’endémie
Au menu cette semaine, une série de brèves ainsi qu’un billet analytique intitulé : « Le désir d’endémie, un récit social dangereux ». L’espace médiatique a été saturé d’interprétations infondées du concept d’endémie et d’opinions hasardeuses sur la dynamique évolutive de SARS-CoV-2. Notre capacité à combattre le virus dans les années à venir dépend pourtant de choix stratégiques à faire aujourd’hui, sans confondre savoirs et croyances.
Vous pouvez continuer de signer cette proposition.
Défendre un réseau scientifique et universitaire national
Nous sommes déjà plus de 11 500 à avoir signé la pétition de défense d’un cadre national pour l’Université, à l’écriture de laquelle nous avons contribué. L’autonomie que nous défendons, celle des universitaires et des chercheurs, est incompatible avec le féodalisme bureaucratique qui nous est imposé en usurpant ce mot d’autonomie, pour mettre en œuvre une caporalisation et une dérégulation statutaire.
Et vous, serez-vous parmi les prochains signataires ?
Faire dérailler le système des « chaires de professeur junior »
Les motions se multiplient pour dire la vive inquiétude de la communauté académique devant le recrutement d’universitaires sur des contrats à durée déterminée baptisés « chaires de professeur junior ». Ces motions sont utiles pour diffuser les arguments et montrer que nous n’entendons pas en être complices, mais ne suffiront pas à en venir à bout. Nous lançons un appel à idées (nous contacter par mail) sur les manières de faire dérailler de manière effective ce système.
3 000 postes en moins au CNRS en 10 ans
« Si vous prenez deux bouteilles de piquette et que vous les mettez ensemble, ça fera pas un grand vin. » Antoine Petit, audition parlementaire du 2 février 2022.
M. Petit, reconduit par le président de la République à la tête du CNRS malgré la défiance de la communauté scientifique, a été auditionné par la représentation nationale. Il a fait état des résultats de la politique managériale suivie dans la période récente : entre 2010 et 2020, « le CNRS a perdu 11 % de ses effectifs en 10 ans, soit environ 3 000 postes.
Le reste de l’audition a été consacré aux différents volets de son programme : la création d’une chaîne « CNRS TV » pour porter une parole institutionnelle en lieu et place de la parole des chercheurs et d’un « CNRS startup Studio ». Les représentants de la majorité l’ont encouragé à mener une politique néo-maccarthyste contre la « gangrène » en SHS, présentant la loi de programmation pour la recherche comme la « boussole » à suivre par les chercheurs.
Les séminaires de Politique des sciences
Le séminaire PdS sur l’irrationalité a eu lieu le 24 Janvier 2022. Vous pouvez retrouver les quatre interventions de ce séminaire sur la chaîne de Politique des sciences.
Introduction
Philippe Huneman, Philosophe, IHPST (CNRS)
L’irrationalité, entre psychopathologie et idéologie
Sarah Troubé, Psychologue clinicienne, Maître de conférences en psychologie clinique et psychopathologie, Université Côte d’Azur, LIRCES.
La crédulité en doute
Marion Vorms, Philosophe, Université Paris I Panthéon Sorbonne.
Complotisme et scientisme — Les idées conservatrices incidentes de la profession et de l’idéal technoscientifique
Pierre France, Sociologue, Université Paris I Panthéon Sorbonne & Orient Institut, Beirut.
Colloque : penser et agir collectivement à l’université.
Nous attirons votre attention sur un colloque à l’organisation duquel des membres de RogueESR participent, et qui prend sa place dans la réflexion collective au long cours sur l’Université que nous voulons (revoir aussi sur la chaîne PdS le colloque Inventer l’Université)
Et maintenant on fait quoi ? Penser et agir collectivement à l’université.
Colloque-action, 23-24 mars 2022, UGA IMAG, Université de Grenoble
Dans quel état est l’université aujourd’hui ? Que pouvons-nous espérer des diverses mobilisations et de l’action collective ? Comment mettre les personnels et les étudiants au cœur des processus de décision à l’université ?
Dans un contexte de crises multiples, locale, nationale, politique, économique, sanitaire, écologique, ce colloque permettra, pendant 24 heures (du 23 mars 13 heures au 24 mars 13 heures), d’aborder ces questions, de confronter et rassembler des points de vue, et d’ouvrir un espace collectif pour entendre, discuter, débattre et proposer.
Au jour le jour, nous assurons nos missions de recherche et d’enseignement, tout en continuant d’exiger des moyens à la hauteur de ces missions et en tentant de protéger les personnels de la surcharge. Cette gestion de la pénurie imposée atteint cependant ses limites, dans un contexte croissant d’individualisation du travail et de mise en compétition permanente. Nous proposons ici d’ouvrir le débat sur ce que nous voulons, et ce que nous ne voulons plus accepter. Il nous faut sortir de la sidération provoquée par le rythme effréné des restructurations et autres appels à projet, nous extraire des logiques managériales et concurrentielles de l’« excellence » et prendre le temps de réfléchir et de redéfinir collectivement le sens de nos métiers.
L’objectif de ce colloque est de montrer que cette sidération ne doit pas nous empêcher d’agir et de réagir, qu’il est possible de résister à la fois individuellement et collectivement à des injonctions inacceptables et, in fine, de nous approprier, de manière collégiale et démocratique, les politiques scientifiques et éducatives de l’université.
Le colloque propose de partir du recueil d’expériences et de propositions venant des différents terrains de l’université (universitaires, chercheuses et chercheurs, personnels Biatss et ITA, précaires, étudiantes et étudiants) pour élaborer les bases de constats partagés et d’actions possibles.
Ces réflexions seront éclairées par des interventions de deux collègues universitaires, Annabelle Allouch, Maîtresse de Conférences en sociologie à l’université de Picardie-Jules Verne, chercheure associée à Sciences Po et visiting scholar à Harvard, et Julien Gossa, Maître de Conférence à l’Université de Strasbourg.
Tous les membres de l’université de Grenoble, enseignant·e·s et/ou chercheur·e·s, personnels techniques et administratifs, étudiante·s, précaires, sont invités à participer et à proposer s’ils le souhaitent, en amont de ce colloque, une contribution (de 3 mots à une page !), qu’elle porte sur un témoignage, une proposition de thème de débat, une analyse ou une proposition d’action.
Le désir d’endémie, un récit social dangereux
Le mot « endémique » est devenu l’un des plus galvaudés dans le traitement médiatique et politique de la crise du COVID-19. Ne nous trompons pas de concept : en épidémiologie, une infection est dite endémique lorsqu’elle devient permanente sur un territoire : ses taux d’incidences ne sont ni en hausse, ni en baisse sur une période donnée, un an en général. Certes, les rhumes courants sont endémiques. Ils le sont… tout comme la fièvre de Lassa, le paludisme, la peste et la poliomyélite dans certaines régions du monde.
Autrement dit, une maladie peut être endémique et représenter néanmoins une menace lourde pour les populations. Le paludisme a tué plus de 600 000 personnes en 2020. La même année, 10 millions de personnes ont contracté la tuberculose et 1,5 millions en sont mortes. Le caractère endémique ne signifie certainement pas que l’évolution a pour ainsi dire « apprivoisé » un agent pathogène et que la vie revient simplement à la « normale ».
Or, nombre d’hypothèses formulées en invoquant l’endémie induisent une acceptation implicite ou une complaisance déplacée à l’égard de la circulation incontrôlée du virus, et en particulier des variants de la famille Omicron. Beaucoup voudraient en effet interpréter la moindre virulence apparente de ce variant comme une preuve indéniable que le virus deviendrait inoffensif, qu’Omicron fournirait une opportunité de s’immuniser durablement à bon compte, et qu’une sortie de crise prochaine serait certaine. Ce pari sur nos vies est plus que risqué : il est d’ores et déjà regrettable.
C’est avec inquiétude et indignation que les communautés scientifiques et médicales, comme l’ensemble de ceux qui luttent sur le terrain contre la plaie des maladies infectieuses endémiques, ont accueilli la petite musique tendant à assimiler le passage à l’endémie à la certitude que le virus serait voué à devenir bénin, voire à faire de l’endémie un objectif à atteindre. Comment ne pas être atterrés de voir certains responsables politiques employer ce terme avec une désinvolture calculée ? Comment ne pas sursauter quand le chef du gouvernement espagnol propose de revoir la stratégie d’action en établissant une comparaison avec la grippe, elle aussi endémique ? La transition vers l’endémie serait selon lui une « grippalisation de la pandémie ». Même son de cloche au Danemark, en Angleterre, ainsi que pour plusieurs gouverneurs étatsuniens, estimant tous qu’il est temps de requalifier la pandémie en endémie. Cette opération sémantique semble autoriser un allégement de la surveillance et une levée des restrictions sanitaires. L’OMS a alerté sur ce renoncement à la vigilance, dépourvu de toute rationalité. Elle déclarait le 1er février, par la voix de son directeur général Tedros Adhanom Ghebreyesus : « Nous sommes inquiets du récit qui s’est installé dans certains pays selon lequel, en raison des vaccins, de la transmissibilité élevée d’Omicron et de sa moindre gravité, empêcher la transmission ne serait plus possible, et plus nécessaire. Rien ne pourrait être plus éloigné de la vérité. »
Pour tout infectiologue comme pour tout spécialiste des interactions hôte-pathogène en biologie de l’évolution, la frustration est grande lorsque ces dirigeants invoquent le mot « endémique » comme une justification à ne rien faire, ou presque. La politique de santé mondiale ne peut se borner au fait d’apprendre à « vivre avec » un rotavirus responsable des gastroentérites infantiles, une hépatite C ou une rougeole endémiques. En effet, postuler qu’une infection deviendra permanente ne dit rien de la hauteur du plateau d’incidence, ni de la sévérité des pathologies dans la phase endémique, qui dépendent fortement des décisions politiques locales et internationales, des comportements sociaux, de la structure démographique, ainsi que de la sensibilité et de l’immunité des populations concernées. La stabilité elle-même n’est pas non plus garantie : les infections endémiques peuvent donner lieu, à la faveur d’aléas météorologiques, ou géopolitiques, ou de l’émergence de nouveaux variants, à des flambées dévastatrices, à l’instar de la résurgence épidémique de la peste survenue à Madagascar en 2017, ou à des pandémies, comme ce fut le cas pour la grippe en 1918, 1957, 1968 et 2009.
 |
Figure 1. Arbres phylogénétiques typiques de virus pour lesquels l’évolution est ou non gouvernée par une forte pression de sélection — en particulier immunitaire — (A) ou non (B). A. Les virus comme la grippe ou les coronavirus saisonniers se reconnaissent à la forme de leur arbre phylogénétique déséquilibré, en escalier : ils circulent et mutent ; en parallèle, l’immunité se met en place contre eux, conduisant à l’extinction progressive des branches ancestrales. Parmi les mutations, certaines conduisent à de nouveaux variants qui échappent à l’immunité ; leur branche prend de l’ampleur, jusqu’à ce que l’immunité se développe contre ces nouveaux variants, et ainsi de suite. Chaque nouveau variant est alors en général issu par mutation de l’une des dernières souches hégémoniques, en général par un saut évolutif limité qui lui permet un échappement immunitaire, partiellement prédictible. Ceci favorise la conception de vaccins, fondés sur la nature des principales souches en circulation au début de chaque saison grippale. B. Pour les virus qui ne sont pas soumis à pression constante, les différentes branches de l’arbre se perpétuent. De nouvelles souches virales peuvent émerger de toutes les branches comme de la racine de l’arbre, après s’être propagées un temps de façon silencieuse. On ne peut alors pas prédire une proximité du variant hégémonique avec le précédent. Adapté de Volz et al. PLoS Comput. Biol. 2013. |
Ce que l’on peut attendre de l’évolution de SARS-CoV-2 demeure un sujet de controverse. Pour les virus respiratoires, l’endémicité s’accompagne en général d’une dynamique évolutive relativement régulière, sur la base de laquelle certains chercheurs formulent l’hypothèse qu’un mur immunitaire serait atteignable. Or, jusqu’à présent l’évolution de SARS-CoV-2 conserve une trajectoire instable, très différente de celle, relativement canalisée et prédictible, des virus respiratoires saisonniers (Figures 1 et 2). En l’absence de politiques de prévention, la taille du réservoir épidémique humain est de nature à conduire à une évolution virale rapide et imprévisible, ce qui favorise l’émergence de nouveaux variants, dont certains potentiellement plus dangereux. L’argument, malheureusement répandu, selon lequel tout virus ne peut évoluer au fil des mutations que vers des variants moins virulents est infondé. En particulier pour SARS-CoV-2, la transmission a lieu avant que le virus ne provoque une maladie grave ; par conséquent, sa virulence ne constitue pas une perte d’opportunité de transmission. Dès lors, aucune pression de sélection qui favoriserait l’émergence de variants plus bénins ne s’exerce. Du reste, chacun connaît des contre-exemples : les souches mutantes Alpha et Delta sont plus virulentes que la souche initiale, Wuhan-1. De même, la deuxième vague de la pandémie de grippe de 1918 a été beaucoup plus meurtrière que la première. Par ailleurs, même des variants intrinsèquement moins virulents comme ceux de la famille Omicron (BA.1 dont la vague est en cours et BA.2 dont la vague enfle) fragmentent l’organisation sociale et met en danger les plus vulnérables, en raison de sa haute transmissibilité et des réinfections massives qu’il engendre par sa capacité à échapper au système immunitaire.
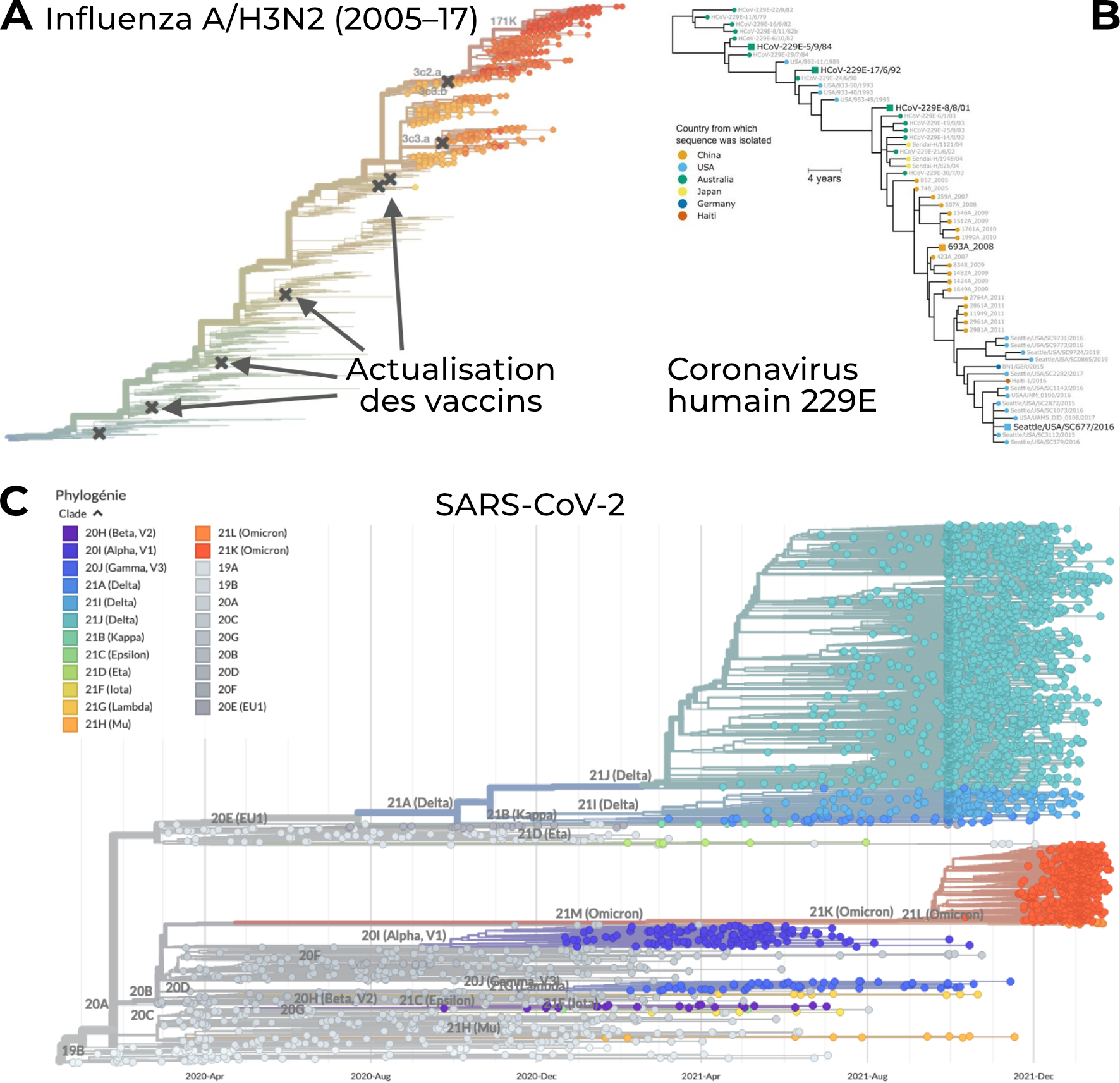 |
| Figure 2. Arbres phylogénétiques de la grippe (souche H3N2) (A), d’un coronavirus saisonnier (B), et du SARS-CoV-2 (C). SARS-CoV-2 ne présente pas à ce jour un arbre phylogénétique déséquilibré, en escalier. La souche Omicron n’est pas issue d’une mutation de la souche Delta, pas plus que la souche Delta n’était une mutation de la souche Alpha, mais chacune a émergé dans des branches bien plus anciennes de l’arbre phylogénétique. Jusqu’ici les nouvelles souches virales proviennent de mutations non détectées pendant des temps longs, donnant un arbre d’allure relativement équilibrée (comparable à la Figure 1B). A. Adapté des données de nextflu. B. Adapté d’Eguia et al. PLoS Pathog. 2021. C. Adapté des données de Nextstrain | Gisaid. |
Le COVID-19 n’est pas la première pandémie à laquelle l’humanité doit faire face, ni son premier combat en matière de pathologies fortement évolutives. L’histoire de ces pathologies nous permet de connaître la variété des scénarios et la diversité des issues mais aussi de savoir que nous pouvons faire beaucoup pour limiter durablement son emprise sur la sociétés et nos vies. Nous devons éviter l’optimisme paresseux, produit de considérations politiciennes sans fondement. Nous devons prendre en considération, sans les minimiser, le nombre de malades, de cas d’invalidité et de décès causés par une circulation virale qu’on laisse filer. Dès lors, que faire ?
En premier lieu, il est impératif d’investir dans le développement de vaccins qui protègent contre un éventail plus large de variants, et soient efficaces contre leur transmission, ainsi que d’en favoriser la distribution planétaire par la levée des brevets et par le transfert des techniques d’encapsulation vers des sites de production localisés au plus près des populations.
Bien que des vaccins efficaces participent à la réduction de la pandémie, ils ne suffiront pas à eux seuls à éliminer le réservoir viral humain.[1] En ayant conscience que la quantité de virus en circulation risque encore de conduire à des vagues épidémiques de nouveaux variants, dont certains plus transmissibles et/ou plus virulents, il est impératif de mettre un terme à la propagation incontrôlée du virus, ce qui nécessite de mener une politique de santé publique intégrée. Nous devons par conséquent investir en connaissance de cause et utiliser — à l’échelle mondiale — toutes les stratégies de prévention dont nous disposons. Une politique de prévention digne de ce nom repose sur un maillage social de proximité associant un rôle d’information et de conseil, une sensibilisation à l’hygiène et au risque infectieux, une surveillance sanitaire locale par le contrôle des eaux usées et l’accès au dépistage, et une réactivité importante permettant des mesures d’isolement en cas de reprise de l’épidémie. La prise en compte du risque à sa juste mesure impose également — de la même manière que les zones d’endémie pour le paludisme, la dengue ou zika investissent dans des moustiquaires — de procéder à un investissement conséquent dans les équipements à même de protéger la population de l’infection, dans les transports, dans les lieux publics ou sur les lieux de travail. Ceci implique d’entreprendre la rénovation des bâtis et des transports en commun, de sorte à assurer leur ventilation optimale, associée à une filtration de l’air ou à sa purification à l’aide de dispositifs UV-C. Enfin, pour freiner la propagation virale dans les périodes de forte circulation, il est indispensable de donner à la population concernée un accès large à des masques de type FFP2 assortis de conseils d’utilisation, plutôt que de se cacher derrière un déni de leur performance pour justifier de leur pénurie.
La sévérité de la pathologie et le risque de flambées virales requièrent, outre un gros travail de prévention, un renforcement de l’accès aux soins pour toutes et tous, a contrario du déshabillage de la santé publique par la « république contractuelle ». Il est impératif de maintenir sur tout le territoire une médecine de proximité, mais aussi de rendre à l’hôpital les moyens d’assurer ses missions de service public, et donc de prendre en charge l’ensemble des patients atteints du COVID-19, sans compromettre le traitement des autres pathologies.
Penser que l’endémicité est à la fois bénigne et inévitable est plus qu’hasardeux ; c’est une hypothèse coupable : elle risque de conduire l’humanité à de nombreuses années supplémentaires de maladie, à des vagues imprévisibles d’épidémies et au sacrifice des personnes fragiles. Plus grave, elle banalise les morts et les souffrances physiques, morales, sociales qu’elle avalise, en particulier dans les populations les plus vulnérables. Or, du point de vue de toutes celles et tous ceux qui œuvrent à atténuer l’impact dévastateur des endémies actuelles, la perspective d’un SARS-CoV-2 endémique ne saurait être perçue comme un soulagement ou une porte de sortie. C’est, au contraire, laisser planer un danger auquel nous serons exposés dans la durée, et qui nécessitera de notre part un effort constant pour nous en prémunir. Cette perspective impose des engagements fermes de nos sociétés dans la surveillance, la prévention et le soin, à la hauteur des responsabilités qui nous incombent. Pour que le scénario du pire ne se produise pas.
[1] Plusieurs raisons indiquent que considérer une stratégie fondée sur le seul vaccin comme la clé du salut serait une erreur grossière. En premier lieu, si les vaccins actuels protègent bien contre les formes graves de la maladie, ils ne bloquent que de façon modérée (voire, quasi-nulle dans le cas d’Omicron BA.1) la capacité à être infectés dans les voies respiratoires supérieures et à transmettre le virus. Une partie de la population restera en outre toujours mal protégée, et en son sein, les personnes immunodéprimées, chez qui la persistance virale à long terme peut favoriser l’apparition de nouveaux variants. Par ailleurs, l’échappement immunitaire de nouvelles souches virales, dans leur course évolutive, impose de concevoir périodiquement des vaccins optimisés contre ces nouveaux variants et de reprendre la campagne vaccinale, à un rythme que l’industrie pharmaceutique mondiale ne semble pas capable de suivre à l’heure actuelle. Enfin, l’existence de réservoirs animaux du SARS-CoV-2 ne permet pas d’envisager une éradication et constitue une source d’émergence de nouveaux foyers infectieux, potentiellement associée à des variants capables d’échappement immunitaire.